Per varicocele si intende la dilatazione e incontinenza delle vene che hanno il compito di drenare il sangue dal testicolo e che dopo aver raccolto le vene dell’epididimo risalgono costituendo il plesso pampiniforme.
Tali vene possono diventare incontinenti e dilatarsi impedendo il reflusso di sangue venoso dal testicolo verso la parte alta del corpo determinando una stasi di sangue.
Ciò si manifesta in particolare modo a carico del testicolo sinistro e raramente nel testicolo destro a causa delle differenze anatomiche tra le due vie vascolari.
SINTOMATOLOGIA
I sintomi nella maggior parte dei casi non sono evidenti: un ragazzo può non accorgersi affatto di avere un varicocele. Fino a quando la leva militare è stata obbligatoria molti ragazzi scoprivano la patologia in sede di visita medica. Ora che quest’obbligo è stato abolito è opportuno un controllo in età adolescenziale e deve essere ribadito il significato preventivo dell’osservazione e della valutazione del pediatra sia dei segni premonitori che di quelli patognomonici evidenziabili in epoca “pre-peri-puberale”.
In una minoranza di casi i pazienti riferiscono una modesta sintomatologia gravitativi o un aumento di dimensioni a carico dell’emiscroto interessato specie in occasione di un esercizio fisico duro oppure dopo un tempo prolungato in stazione eretta.
I segni più frequenti sono le vene dilatate palpabili a livello scrotale ( le ectasie venose endoscrotali venivano paragonate dai classici Semeiotici al “sacchetto vermiforme”).
Insorge di solito nel periodo adolescenziale 12-14 anni quando il circolo testicolare si incrementa.
Alcuni collegano il varicocele con l’infertilità maschile.
Il motivo è che nei testicoli, sede anatomica della spermatogenesi, la temperatura deve mantenersi costante a 33 gradi, al di sotto comunque della nostra temperatura corporea naturalmente di 36-37°. Le vene dilatate determinano un innalzamento di pochi gradi della temperatura del testicolo che, se si mantiene per molto tempo, può causare alterazioni e influenzare le condizioni ideali per la crescita e la maturazione degli spematozoi sani e con capacità fecondanti.
L’ipertermia della gonade per alcuni è collegabile con una minor mobilità degli spermatozoi e il testicolo può avere una minima sofferenza e essere leggermente più piccolo ( con l’indagine Eco-Color-Doppler si valutano i diametri del testicolo e si riscontra un’ipotrofia relativa sinistra ).
ITER DIAGNOSTICO
La diagnosi di varicocele è semplice e si basa sull’obiettività clinica e se necessario su indagini diagnostiche coordinate. Un’accurata ispezione dello scroto e un completo esame obiettivo da parte del medico permette di determinare la presenza di varicosità a livello testicolare: in posizione ortostatica per evidenziare la dilatazione delle vene durante la manovra di Valsalva ( facendo fare una forte espirazione e conseguente spinta).
Le indagini strumentali di supporto (ecografia testicolare e eco-color Doppler dei vasi spermatici) permettono di stabilire l’entità del reflusso e misurare i diametri dei testicoli.
CLASSIFICAZIONE DEL VARICOCELE
Oltre al Varicocele subclinico, non riscontrato all’esame fisico ma a successivi accertamenti strumentali, si distinguono tre livelli o gradi:
- I grado o evocabile: evidenziabile alla palpazione solo quando il paziente compie la manovra di Valsalva.
- II grado o palpabile evidenziabile alla palpazione
- III grado o visibile evidenziabile già all’ispezione.
TERAPIA DEL VARICOCELE
L’indicazione al trattamento della patologia viene data dall’andrologo o dall’urologo con competenze andrologiche, non è farmacologica ma prevede l’intervento quando il varicocele è associato ad ipotrofia testicolare omolaterale, alterazione della quantità e qualità degli spermatozoi oppure a sintomatologia.
Un certo numero di pazienti arriva all’osservazione dell’uro-andrologo riferendo infertilità di coppia: questi ultimi appartengono generalmente a una fascia d’età superiore all’adolescenziale e giovanile. Nel testicolo a causa della persistenza del sangue venoso si vengono a creare alterazioni metaboliche e strutturali dell’organo. Possono essere quindi intaccate le condizioni ideali per la crescita e la maturazione di spermatozoi sani e dalla capacità fecondante. Si osserva spesso l’alterazione del liquido seminale che presenterà varie anomalie tra cui, le più comuni, diminuzione del numero di spermatozoi e/o alterazioni della loro motilità e morfologia.
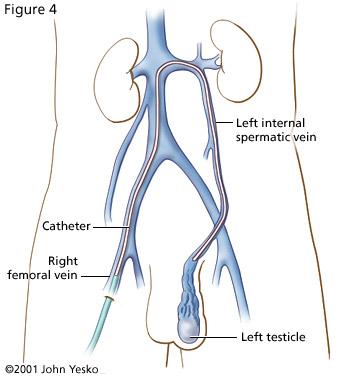
Il trattamento di tipo chirurgico è stato sostituito in molti centri e da parecchi anni da quello percutaneo che prevede la sclerotizzazione delle vene spermatiche.
Da un accesso venoso transfemorale in anestesia locale si inietta dapprima un mezzo di contrasto nel lume venoso: una radiografia diagnostica evidenzierà l’anatomia venosa spermatica.
Si passa quindi alla fase terapeutica iniettando la sostanza sclerosante e poi controllando e verificando l’efficacia dell’occlusione dei vasi venosi. Questa tecnica si pratica a livello ambulatoriale in regime di Day Hospital con l’ausilio di un’ amplificatore di brillanza che permette di vedere “per trasparenza” il corpo umano.
Con questa tecnica si sono superate le complicanze della tecnica chirurgica fra le quali la più severa era la possibile lesione arteriosa che comportava l’atrofia del testicolo. Non secondaria era poi la possibile comparsa di idrocele: quando venissero alterati i linfatici la raccolta di liquido sieroso nella sacca scrotale rende necessario un secondo intervento.
La tecnica radiologica soprattutto se eseguita da operatori con l’esperienza e la professionalità della nostra equipe (e gli oltre 5000 interventi eseguiti possono certificarne l’eccellenza) offre la garanzia di risultati che abbassano il rischio di recidiva e di persistenza del varicocele dal 30 al 4%.
CONTROLLI POST TRATTAMENTO
Nei casi in cui era presente prima del trattamento ipotrofia testicolare, dopo correzione del varicocele è opportuno verificare l’eventuale recupero volumetrico della gonade che, nel giovane, può giungere fino a quasi ad eguagliare il volume del testicolo controlaterale, soprattutto nell’adolescente.
La maggioranza dei pazienti, maschi adulti con problemi di fertilità, verifica un miglioramento del liquido seminale nel follow-up dopo circa tre mesi dall’intervento di varicocele. La spermatogenesi è un processo che impiega 76 giorni per essere completato. Solo dopo almeno tre mesi dalla correzione del varicocele ha senso la valutazione seminale perché solo a quel punto ci potrà essere un miglioramento nella spermatogenesi e dei parametri dello spermiogramma, che valuterà spermatozoi che non hanno subito alterazioni in numero, motilità e morfologia prodotti dal varicocele.